Avec la fermeture des maternités de Magnin et de l’Anse-Vata, c’est une page qui s’est tournée pour de nombreux Calédoniens. Leur attachement à ces lieux était aussi fort que la nécessité de les moderniser. Depuis septembre, ils ne font plus qu’un : la polyclinique Kuindo-Magnin. La modernité est bien là, l’âme de ses prédécesseurs aussi.

Lové au creux des bras de ses parents, Victor dort comme un bienheureux dans sa chambre de la maternité Kuindo-Magnin. Le bonheur se reflétant sur leur visage, Claire et Tristan ne le lâchent pas des yeux. Ils sont mère et père depuis deux jours. Et ils conserveront un très bon souvenir de cette naissance, qu’ils ont vécue ensemble de bout en bout. « Comme il s’agit de notre premier enfant, je me sentais un peu perdue, je ne savais pas comment les choses allaient se passer. Mais nous avons été très bien guidés, estime Claire. Même si j’ai eu besoin d’une péridurale, j’ai pu avoir, comme je le désirais, l’accouchement le plus naturel possible. Les deux sages-femmes qui se sont occupées de moi m’ont mise très à l’aise et en confiance. » Une relation qui s’est poursuivie après l’accouchement. « La première nuit a été difficile pour l’allaitement. Elles sont restées auprès de moi pour m’aider et me conseiller et maintenant Victor se débrouille parfaitement pour boire. » Même sentiment de sérénité chez Tristan : « Cette considération pour le père m’a permis de trouver directement ma place en complément de Claire. Car si les pères ne peuvent bien sûr pas allaiter, ils peuvent faire tout le reste : les soins, le bain… »
Une réussite d’autant plus importante pour le couple que la maternité de Nouville a été un choix bien réfléchi pour eux : « Quand nous sommes arrivés en Calédonie, il y a dix ans, c’est ici, à Nouville, que nous avons été hébergés. Nous avons donc choisi de faire naître Victor ici : c’est le cycle de la vie. » Le début d’une histoire pour cette petite famille, mais aussi pour la maternité de Nouville qui réunit en son sein, depuis septembre dernier, les équipes de Magnin et de l’Anse-Vata. « Face à cette fusion, il y avait une appréhension légitime de chacune des équipes, se rappelle le gynécologue obstétricien, Joël Agenor. Mais le pari est réussi, nous sommes désormais tous unis sous une bannière, celle de Nouville. » Le déménagement a été accompagné de nombreuses évolutions : « Outre des locaux entièrement neufs, 80 % des équipements le sont également. »
Moins de technique, plus d’humain
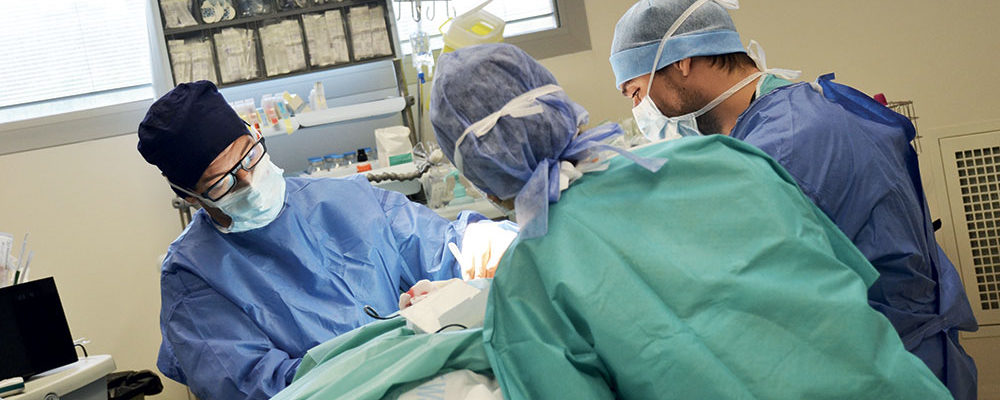
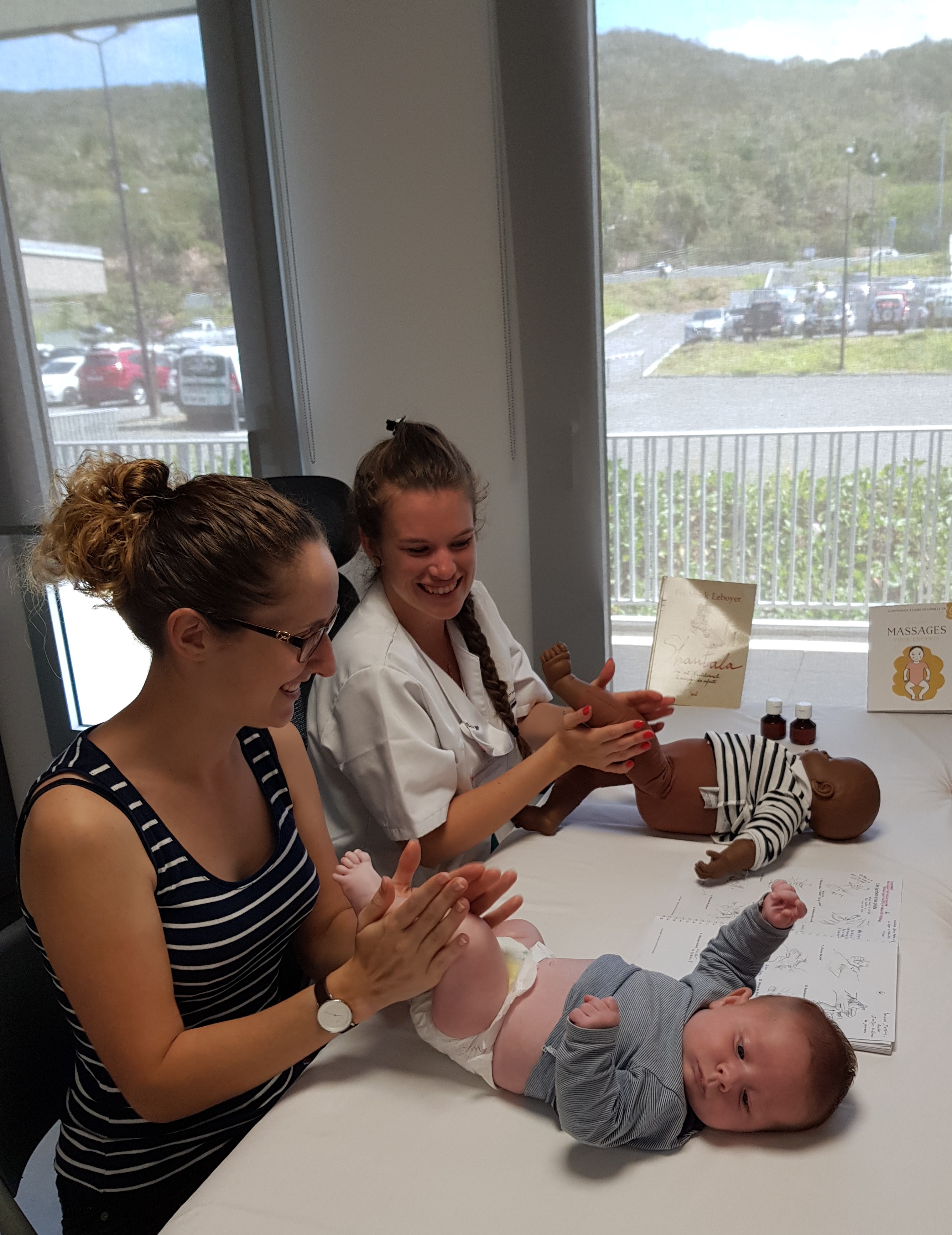
Autre changement notable : « Les gynécologues font désormais leurs gardes sur place. Cela renforce encore la sécurité, notamment pour les accouchements d’urgence. C’est aussi un gain de confort de travail et de sérénité très important pour les soignants. » La sécurité de la prise en charge étant assurée sur le plan médical, « et parce que nous travaillons sur des grossesses à bas risque, nous mettons l’accent sur la prise en charge du couple, développe le spécialiste. Durant trop longtemps, le père est resté le parent pauvre de la naissance. Il a aujourd’hui toute sa place. Ne pas séparer le couple est très important, surtout lorsqu’il s’agit d’une première naissance. C’est en effet très rassurant pour la future maman que son conjoint soit à ses côtés, y compris en cas de césarienne. » Et quand une césarienne est réalisée en urgence, le temps de finir les soins de sa maman, c’est en peau à peau, tout contre son papa, qu’est placé le nourrisson. « Un attachement très fort se crée à ce moment- là. Les pères sont très demandeurs », souligne Agnès Fouchard, sage-femme. De même, les couples sont aujourd’hui de plus en plus désireux de ne pas sentir les aspects techniques et médicaux de la naissance, un point sur lequel les sagesfemmes sont très vigilantes. « Pour des raisons de santé, certains points ne sont bien sûr pas négociables, mais nous essayons au maximum de respecter la volonté d’une naissance la plus naturelle possible : avec ou sans péridurale, dans l’eau, dans la position désirée grâce à une table d’accouchement modulable… », détaille la sage-femme. Pour un maximum de sérénité le grand jour, tout se prépare en amont, à la fin du huitième mois lors de l’ouverture du dossier. La visite de la maternité est un moment important : « Cela concourt à faire baisser l’anxiété des futurs parents pour qu’ils puissent profiter de la naissance de leur bébé », confirme Agnès.
Le couple, et plus largement la famille, sont au coeur de l’attention des équipes de la maternité. Une chambre familiale permet d’accueillir l’accouchée et son nouveau-né (ici en cododo), un lit parapluie est destiné à l’aîné âgé de moins de 3 ans, et un fauteuil se mue en couchage pour le père. La pièce, à la grande baie vitrée donnant sur le lagon, comporte aussi une grande table avec des chaises, ainsi qu’un coin salon doté d’un canapé. Dans le même couloir, boissons chaudes, collations, mais aussi réfrigérateurs sont mis à disposition dans l’espace famille.
Deux salles sont dédiées aux accouchements dits physiologiques. Les futures mères peuvent accoucher dans la position qui leur convient en s’aidant de divers équipements ou encore donner naissance à leur enfant dans l’eau. Un choix qui n’exclut pas la péridurale qui est gérée par la parturiente selon son niveau de douleur, ce qui lui permet de garder une relative mobilité.
Dans quelques jours, une quatrième pédiatre viendra rejoindre l’équipe qui veille sur les nouveau-nés, dans le « bureau des bébés », la salle d’examen qui leur est dédiée.
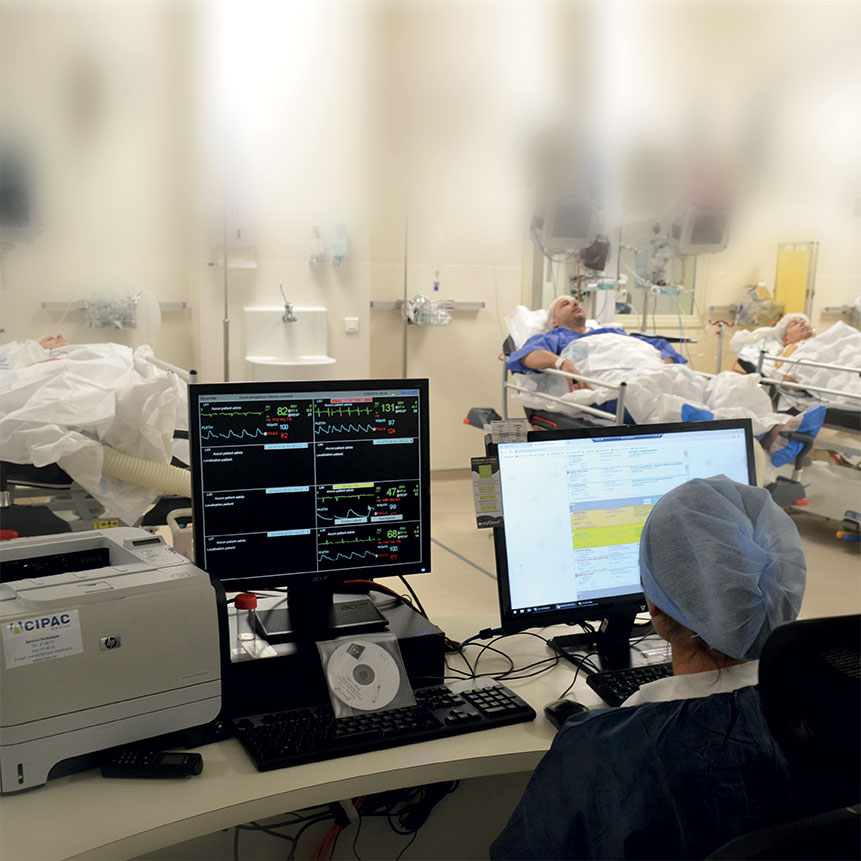
La maternité est pilote en matière d’informatisation. En fin de matinée, les infirmières font le point sur les visites réalisées dans la matinée.
La clinique n’a pas vocation à recevoir de nourrisson prématuré. Toutefois, pour parer à toute éventualité, elle est équipée de couveuses qui permettent d’accueillir, d’une à trois fois par an, les nouveau-nés qui en ont besoin.
1 600
c’est le nombre de naissances que devrait accueillir cette année Kuindo-Magnin qui est, depuis l’installation du CHT au Médipôle à Dumbéa, l’unique lieu de naissance de Nouméa. Il dispose de 34 lits.
Durée de séjour
La durée moyenne d’un séjour est de trois à quatre nuits. Un séjour qu’il est possible de prolonger en cas de fatigue de la jeune maman ou d’allaitement difficile.
Visites
Les visites sont désormais possibles de 15 heures à 19 heures, au lieu de 20 heures, ce qui permet aux mamans et aux bébés de mieux se reposer. Les papas sont les bienvenus en permanence.


 Accueil des urgences : 42 02 15
Accueil des urgences : 42 02 15  Urgences accouchements : 42 01 25
Urgences accouchements : 42 01 25 
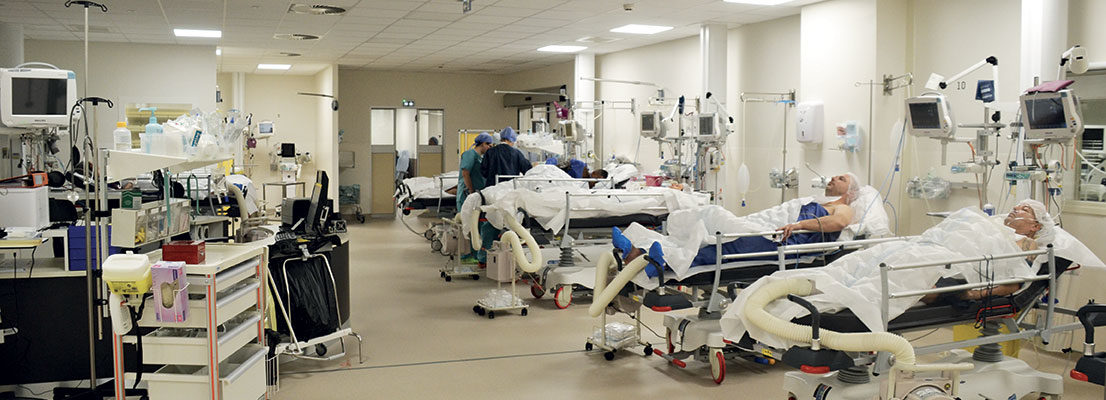
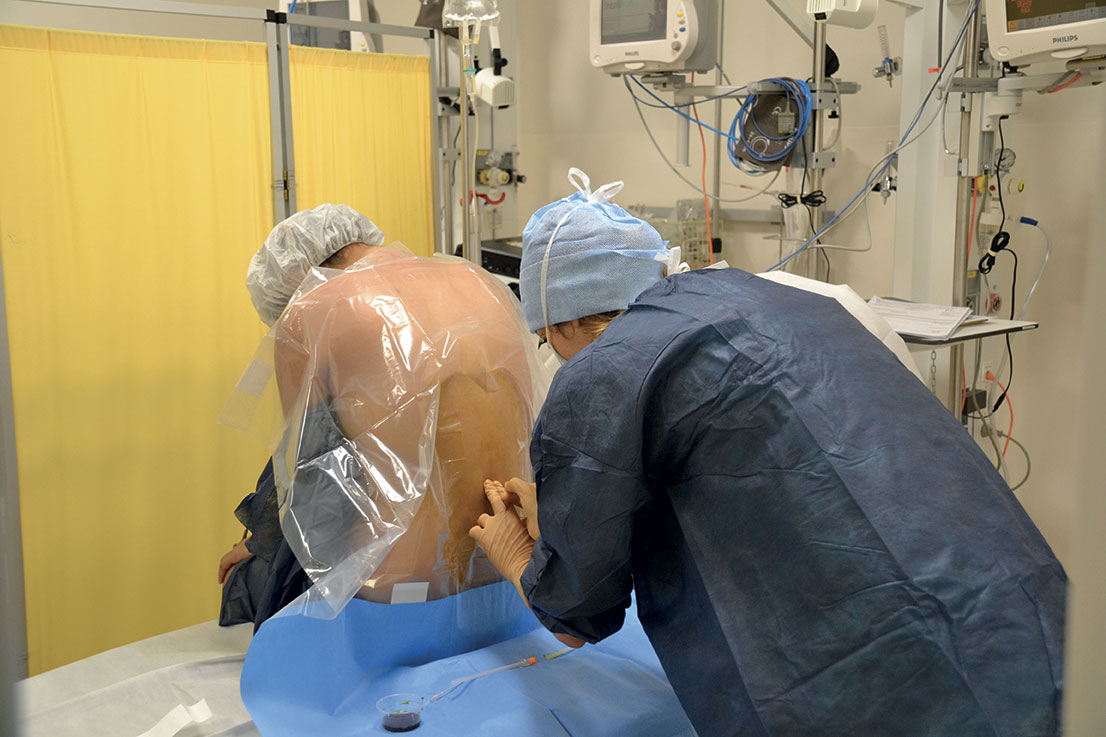
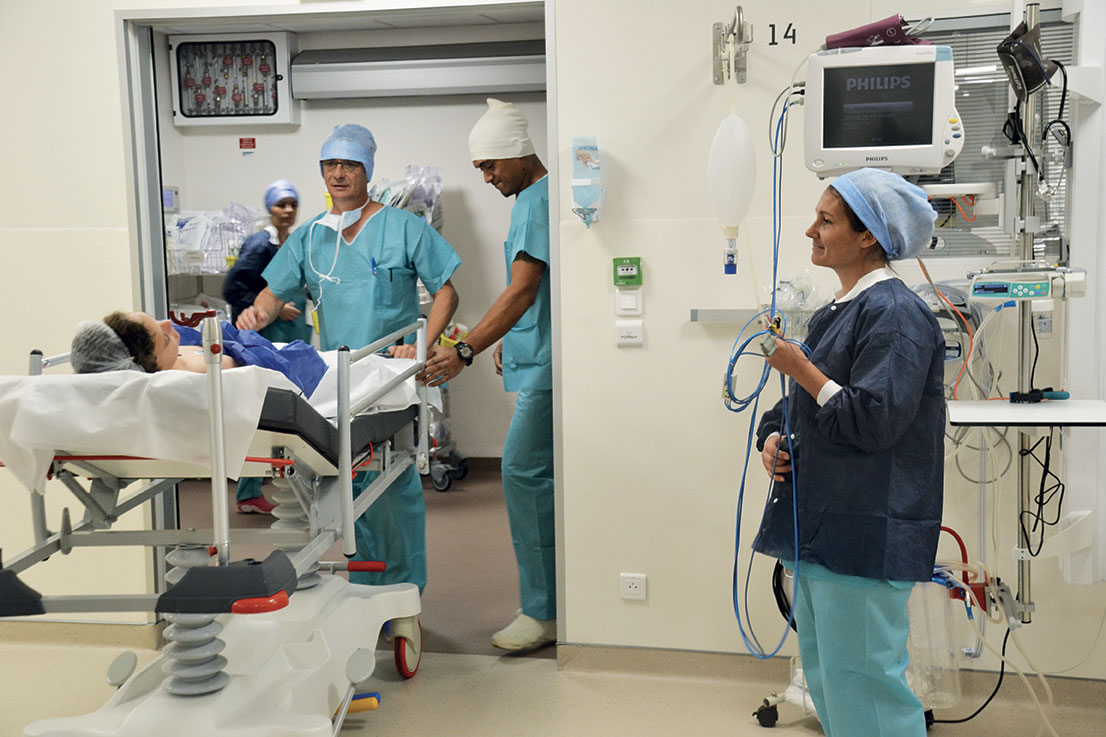

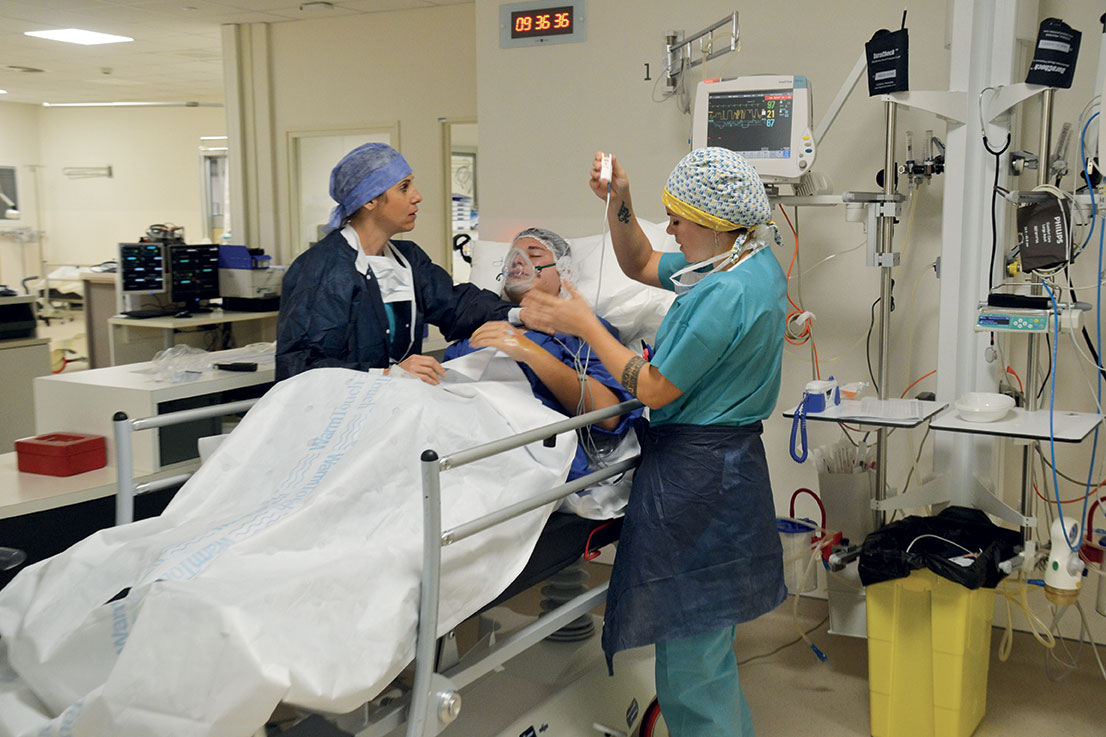
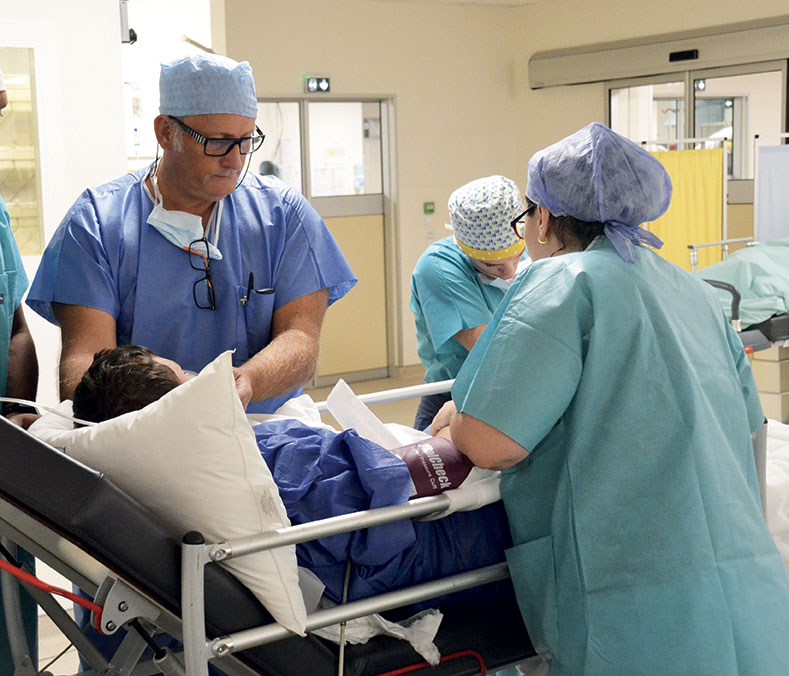 Les médecins et infirmiers anesthésistes ne sont jamais très loin et interviennent dès que nécessaire.
Les médecins et infirmiers anesthésistes ne sont jamais très loin et interviennent dès que nécessaire.